Rapport Covid-19 de la DREES
Le nombre d’hospitalisations liées à la vague Omicron est en baisse, pour les patients admis pour Covid-19
comme pour l’ensemble de ceux porteurs du virus
Appariements entre les bases SI-VIC, SI-DEP et VAC-SI
L’actualisation des résultats relatifs à l’épidémie de Covid-19 publiés chaque semaine par la Drees à partir des données de tests, de vaccination et d’hospitalisation confirme la surreprésentation des personnes non vaccinées dans les évènements liés au Covid-19 par rapport à leur part dans la population générale, et la protection conférée par le vaccin contre les formes graves.
Pour la première fois depuis le début des exploitations par la Drees des appariements SI-VIC, SI-DEP et VAC-SI, les analyses sont distinguées selon le motif d’hospitalisation – « pour Covid-19 » ou pour un autre motif (le patient étant alors incidemment porteur du SARS-CoV-2).
Entre le 3 et le 30 janvier 2022, les 8 % de personnes non vaccinées dans la population française de 20 ans ou plus représentent :
- 15 % des tests PCR positifs chez les personnes symptomatiques ;
- 32 % des admissions en hospitalisation conventionnelle avec Covid-19 ;
- 43 % des entrées en soins critiques avec Covid-19 ;
- 42 % des décès après hospitalisation avec Covid-19.
De plus, en se restreignant au champ des personnes admises pour Covid-19, ces chiffres sont similaires :
- 35 % des admissions en hospitalisation conventionnelle avec Covid-19 ;
- 46 % des entrées en soins critiques avec Covid-19 ;
- 44 % des décès après hospitalisation avec Covid-19.
Enfin, entre le 31 janvier et le 6 février 2022, le variant Omicron concerne :
- 99 % des tests PCR positifs ;
- 96 % des entrées hospitalières conventionnelles ;
- 93 % des admissions en soins critiques ;
- 83 % des décès de patients hospitalisés avec Covid-19.
La représentation moindre du variant Omicron chez les personnes hospitalisées que chez celles testées positives, qui émanait à la fois d’une différence de temporalité entre tests et hospitalisations et de sévérité d’Omicron par rapport à Delta, demeure mais s’amenuise semaine après semaine et est proche aujourd’hui de se résorber.
En définitive, il ressort des différentes analyses les conclusions suivantes :
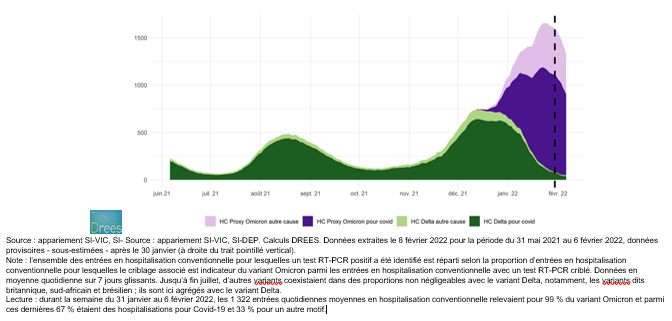
- depuis le 30 janvier 2022, les hospitalisations après hospitalisation avec Covid-19 sont en baisse, pour la première fois depuis la fin de l’automne 2021 (graphique 1 ci-dessous) ;
- la proportion de personnes admises à l’hôpital pour Covid-19 parmi l’ensemble des personnes hospitalisées avec Covid-19 est en baisse continue depuis l’apparition d’Omicron (mi-décembre 2021) tant en hospitalisation conventionnelle qu’en soins critiques (graphique 2), en raison de l’incidence bien plus élevée d’Omicron dans la population que celles observées lors des vagues précédentes ;
- la vaccination, et plus particulièrement la dose de rappel, reste efficace contre les formes graves d’Omicron (plus de 75 % d’efficacité vaccinale pour les 20 ans ou plus) et particulièrement contre les décès (90 % d’efficacité vaccinale pour les 40 ans ou plus), même si l’efficacité est réduite par rapport au variant Delta. En revanche, l’efficacité contre l’infection symptomatique diminue nettement pour le variant Omicron par rapport au variant Delta. Ces effets protecteurs contre les formes graves et les décès sont très similaires pour Delta et marginalement revus à la hausse pour Omicron lorsqu’ils sont estimés sur les seuls hospitalisés pour Covid-19 plutôt que sur l’ensemble des patients avec SARS-CoV-2 ;
- enfin, les durées de séjours hospitaliers demeurent légèrement plus courtes avec Omicron qu’avec Delta, en particulier s’agissant du temps passé en soins critiques (autre nouveauté de cette publication) : les durées y sont plus courtes d’environ 20 % avec Omicron qu’avec Delta. Ces différences de durées par variant persistent sur le seul champ des séjours pour Covid-19.
Graphique 1 : nombre quotidien d’entrées en hospitalisation conventionnelle (pour Covid-19 ou autre motif) pour lesquelles un test RT-PCR positif a été identifié, selon l’indication de variant
Graphique 2 : nombre quotidien de décès à l’hôpital (pour covid et autres causes) pour lesquelles un test RT-PCR positif a été identifié, selon l’indication du variant
Les données sous-jacentes à ces résultats nationaux ainsi que des déclinaisons régionales et par classe d’âge sont mises à disposition sous forme de fichiers csv permettant d’exploiter plus finement les résultats présentés. Ces fichiers ainsi que des graphiques complémentaires en format pdf sont disponibles sur le site de données ouvertes de la DREES. En particulier, le fichier par âge contient les variables de proportion d’Omicron parmi les tests et les entrées hospitalières.
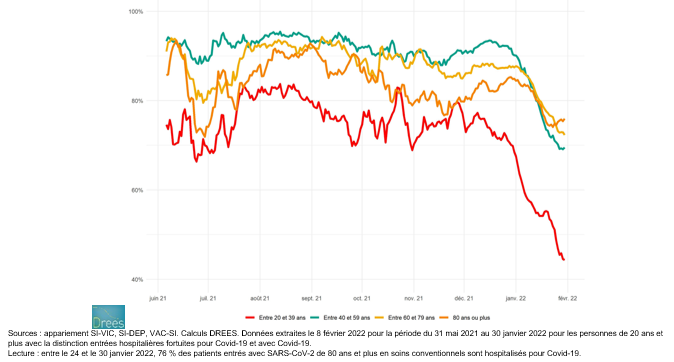
Évolution de la part des patients pour motif Covid-19 parmi l’ensemble des patients hospitalisés porteurs du SARSCov-2 La part des patients hospitalisés pour Covid-19 parmi les personnes hospitalisées porteuses du SARS-CoV-2 est en baisse continue depuis fin décembre 2021
Les patients hospitalisés porteurs du SARS-CoV-2 peuvent recevoir des soins dans un établissement hospitalier soit en raison du Covid-19 en tant que tel, soit pour un autre motif d’hospitalisation tout en étant infectés par le Covid-19.
Bien qu’elles soient toujours nettement majoritaires, la proportion des personnes admises pour Covid19 diminue de manière continue depuis fin décembre 2021, période qui coïncide avec l’essor de la vague Omicron, tant en hospitalisation conventionnelle (graphique B.1) qu’en soins critiques (graphique B.2). En effet, cette vague Omicron se caractérise par des incidences de cas positifs bien plus élevées que celles des vagues précédentes (environ 7 fois plus que lors la deuxième vague de l’automne 2020). Si bien qu’avec jusqu’à 350 000 contaminations quotidiennes en moyenne sur 7 jours à la mi-janvier 2022, la probabilité d’être hospitalisé pour un motif non lié au Covid-19 tout en étant porteur du SARS-CoV-2 est nettement plus élevée que lors des épisodes de circulation intense des précédents variants.
Les jeunes (moins de 40 ans) se distinguent nettement des autres classes d’âges : leur part d’hospitalisés « pour Covid » en soins conventionnels est plus faible et accuse une baisse un peu plus marquée (passant d’environ trois quarts en moyenne mi-décembre 2021 à moins de la moitié durant la semaine du 30 janvier 2022). En revanche, en soins critiques, ces proportions sont plus proches entre les différentes classes d’âges qu’au sein des hospitalisations conventionnelles. S’agissant des décès, la baisse des proportions de personnes hospitalisées « pour Covid » apparaît plus modérée et également plus volatile (graphique B.3), particulièrement pour les patients plus jeunes (moins de 40 ans) qui sont nettement moins susceptibles de décéder que ceux des autres classes d’âges.
Estimation de protection vaccinale par âge
La protection vaccinale contre Omicron estimée sur les seules hospitalisations pour Covid-19 est légèrement revue à la hausse par rapport à l’estimation effectuée sur l’ensemble des hospitalisations avec Covid-19
Au-delà des statistiques descriptives des tests positifs et des taux d’entrées hospitalières à taille de population comparable, l’élaboration d’une régression sur les données agrégées depuis la fin du mois de mai 2021 permet d’estimer les effets spécifiques de la vaccination sur le risque de forme symptomatique ou d’entrée à l’hôpital selon les différents statuts, à catégorie d’âge vingtennal, région de résidence et date donnés (pour les précisions techniques, voir annexe – Description du modèle d’estimation des risques d’hospitalisation).
Le modèle développé permet d’exhiber des probabilités d’évènements hospitaliers conditionnellement au fait d’être testé positif par RT-PCR à l’un ou l’autre variant pour les différentes classes d’âge et de statut vaccinal. Les graphiques C.1 à C.3 indiquent que les différents évènements liés au Covid-19 augmentent avec l’âge (à l’exception des soins critiques pour les 80 ans et plus). Par ailleurs, pour tous les âges et statuts vaccinaux, le variant Omicron (barres orange) apparaît moins dangereux que le variant Delta (barre bleue) : les probabilités d’entrée hospitalière conditionnellement au fait que le patient a été testé positif par PCR demeurent nettement inférieures avec Omicron qu’avec Delta, en soins conventionnels mais surtout en soins critiques, pour tous les âges et statuts vaccinaux. De plus, les patients atteints par Omicron ont un risque de décéder après être passés à l’hôpital réduit de moitié au moins pour la plupart des statuts vaccinaux et classes d’âge.
Ces risques conditionnels au fait d’être testé positif par RT-PCR ont été évalués une première fois, de façon similaire aux estimations présentées dans les précédentes publications de la Drees sur les appariements, en considérant toutes les hospitalisations (associées à un test RT-PCR positif) avec Covid-19 et une seconde fois en se restreignant au champ des patients admis à l’hôpital pour Covid19. Fort logiquement, le risque conditionnel estimé baisse d’environ 15 % dans le second modèle, un chiffre cohérent avec la part mesurée des entrées à l’hôpital pour Covid-19 parmi l’ensemble des hospitalisations avec Covid-19.
Évolution des tests et entrées hospitalières à taille de population comparable selon le statut vaccinal
La hausse du nombre de cas Covid-19 observée depuis novembre 2021 concerne l’ensemble de lapopulation de 20 ans et plus, quel que soit son statut vaccinal (graphiques infra). En revanche, sur toute la période étudiée, le nombre de tests positifs pour 100 000 habitants comme le nombre de nouvelles hospitalisations demeure plus élevé pour les personnes non vaccinées que celles présentant un statut complet sans rappel. Les personnes ayant effectué un rappel sont encore moins fréquemment testées positives. Pour les hospitalisations (graphiques), en raison des effets de structure par âge précédemment évoqués, il est délicat de comparer les taux d’entrées et leur évolution selon l’existence ou non de rappel. En revanche, les fréquences d’entrées hospitalières (conventionnelles ou en soins critiques) des personnes vaccinées avec ou sans rappel demeurent nettement plus faibles que celles des non-vaccinés.
Il faut toutefois rappeler que les effectifs concernés sont parfois faibles (notamment pour les personnes vaccinées avec rappel, au début de la campagne de rappel), ce qui peut conduire à des séries volatiles dont les évolutions sur une courte période peuvent être difficilement interprétables. Ces taux d’incidences ont été calculés une première fois en considérant toutes les hospitalisations avec test PCR positif, et une seconde fois en se restreignant aux hospitalisations pour Covid-19. Hormis la baisse d’environ 15 % du nombre d’hospitalisations due à cette restriction de champ, les taux d’incidence évoluent de façon similaire.
La protection vaccinale contre Omicron estimée sur les seules hospitalisations pour Covid-19 est légèrement revue à la hausse par rapport à l’estimation effectuée sur l’ensemble des hospitalisations avec Covid-19.
Définitions et méthodes
Les résultats présentés ici sont issus de l’exploitation des appariements entre les données de :
- SI-VIC, base de données sur les hospitalisations conventionnelles ou en soins critiques (réanimation, soins intensifs et soins continus) de patients, hospitalisés pour ou positifs au test Covid-19.
- SI-DEP, base de données sur les résultats des tests de dépistage du virus SARS-CoV-2,
- VAC-SI, base de données sur les vaccinations Covid-19.
Les données utilisées et les statistiques publiées en open data portent sur la période du 31 mai 2021 au 30 janvier 2022 et ont été extraites le 1er février 2022. Dans certains cas, les données mobilisées dans cette note incluent celles de la période du 31 janvier au 6 février 2022, qui ne sont que partiellement remontées au moment de l’extraction (surtout pour les données issues de SI-VIC) et qui seront complétées pour une fraction notable lors de la publication suivante. Ces remontées partielles sont toutefois cruciales pour préciser les comparaisons statistiques entre les variants Omicron et Delta.
Les décomptes issus de l’appariement des trois bases SI-VIC, SI-DEP, VAC-SI portent sur des personnes dont l’âge est renseigné. De plus, les événements hospitaliers (entrée en hospitalisation conventionnelle, entrée en soins critiques, décès) sont comptabilisés en date de survenue. À l’exception des colonnes « Admissions et décès hospitaliers – Ensemble » du tableau 1, toutes les statistiques d’événements hospitaliers présentées sont établies sur des personnes pour lesquelles au moins un test RT-PCR positif a été identifié entre 21 jours avant l’hospitalisation et 21 jours après l’événement hospitalier (ou la date d’extraction des données pour les statistiques les plus récentes).
Cette restriction de champ aux patients admis à l’hôpital ou décédés pour lesquels un test positif a été identifié explique l’écart constaté entre les colonnes « Ensemble » et « dont RT-PCR positive » de la partie « Admissions et décès hospitaliers ».
Les décomptes issus de l’appariement des deux bases SI-DEP et VAC-SI portent sur des nombres de tests RT-PCR nasopharyngés en date de prélèvement durant la même période que les statistiques d’hospitalisation et de couverture vaccinale.
La présomption de variant Omicron ou Delta est établie à partir des résultats de criblage des tests RTPCR positifs. Le criblage conduit à fournir une information codée sur 4 positions A, B, C, D, renseignant sur le type de mutation identifiée. La détection du variant Omicron peut être indiquée par le codage D1. Mais cette quatrième position n’a été introduite dans le dispositif de remontée des résultats de criblage que début décembre et moins de 40 % des tests criblés début 2022 contiennent une information exploitable pour ces mutations D.
Par ailleurs, depuis juillet et jusqu’à début décembre 2021, le variant Delta étant largement majoritaire, l’essentiel des criblages durant cette période portent la mutation C. En revanche, le variant Omicron ne comporte aucune des trois mutations A, B, C. Si bien qu’en l’absence d’information exhaustive issue du criblage sur la mutation D et après une quatrième vague essentiellement portée par le variant Delta codé en C1, un indicateur raisonnable pour déceler les tests relevant possiblement d’un variant Omicron provient des codages indiquant l’absence de mutations A, B et C.
Au final, on définit le « proxy Omicron » comme les tests criblés dont le résultat est du type A0BxC0 o A0BxC0D[189] ou AxBxCxD13. Par ailleurs tous les autres tests sont considérés comme relevant du « proxy Delta » car les autres variants circulant en France en décembre 2021 sont très minoritaires.
Ces choix sont par ailleurs confirmés par les résultats de séquençage exploités par Santé publique France, qui permettent d’établir de façon certaine le lignage du virus identifié dans les prélèvements.
Une grande majorité des tests RT-PCR positifs étant criblés, les proportions de tests criblés relevant du proxy Omicron ou du proxy Delta sont supposées être similaires pour l’ensemble des tests RT-PCR positifs (qu’ils soient criblés ou non).
Les dénombrements de tests (nombre et résultats positifs) ne sont pas dédoublonnés au-delà de la journée. Autrement dit, lorsqu’une personne réalise plusieurs tests RT-PCR à des dates différentes, les nombres de tests et les positifs associés sont comptés à chaque fois dans les effectifs et ratios. Par ailleurs, on considère comme symptomatiques les personnes dont la variable associée dans SI-DEP indique la présence de symptômes ; les autres pouvant être asymptomatiques ou sans information connue.
Les décès dénombrés de patients positifs Covid-19 sont ceux survenus à l’hôpital (y compris dans d’autres services que ceux d’hospitalisation conventionnelle et de soins critiques), enregistrés dans SIVIC et concernant les seuls patients admis à l’hôpital après le 15 mai – dans le but de centrer l’analyse sur les événements débutés à compter de la quatrième vague épidémique. En pratique, les nombres de décès sur la période sous revue (qui débute en juillet) de personnes admises à hôpital avant le 15 mai sont très faibles. Par ailleurs, les dénombrements ici présentés (colonne « décès / ensemble » du tableau 1) sont en date de survenue et issus des appariements ; ils ne coïncident donc pas avec les données non appariées et en date d’enregistrement que publie Santé publique France.
Depuis mars 2021, il est possible de distinguer dans la base SI-VIC le motif de l’hospitalisation pour Covid-19 ou pour un autre motif. Dans tous les cas l’ensemble des entrées hospitalières enregistrées dans la base SIVIC sont en lien avec le Covid-19. Mais l’infection pour Covid-19 n’est pas nécessairement le principale motif d’hospitalisation, en particulier, un patient peut entrer à l’hôpital pour un autre motif (ex : intervention chirurgicale) en étant porteur du SARS-CoV-2 et recevoir ensuite des soins principalement en raison de l’infection au Covid-19.
En concordance avec les choix effectués par Santé publique France s’agissant des grandes catégories, le statut vaccinal des patients a été défini suivant quatre modalités dont les contours varient suivant le vaccin utilisé et l’antécédent de Covid-19 des patients :
pour les vaccinations sans antécédent de Covid-19 avec vaccins non monodose (hors Janssen) :
- Non vacciné (0) : personne n’ayant jamais reçu d’injection de vaccin contre le SARS-CoV-2
- Primo dose récente (1-) : personne ayant reçu une première dose depuis 14 jours ou moins
- Primo dose efficace (1+) : personne ayant reçu une première dose depuis plus de 14 jours ou ayant reçu une deuxième dose depuis 7 jours ou moins
- Vaccination complète (C) : personne ayant reçu une deuxième dose7 depuis plus de 7 jours pour les vaccinations sans antécédent de Covid-19 avec vaccin mono dose (Janssen) :
- Non vacciné (0) : personne n’ayant jamais reçu d’injection de vaccin contre le SARS-CoV-2
- Primo dose récente (1-) : personne ayant reçu une dose de Janssen depuis 14 jours ou moins
- Vaccination complète (C) : personne ayant reçu dose de Janssen depuis plus de 14 jours pour les vaccinations avec antécédent de Covid-19 :
- Non vacciné (0) : personne avec antécédent n’ayant jamais reçu d’injection de vaccin contre le SARS-CoV-2
- Primo dose récente (1-) : personne avec antécédent ayant reçu une dose depuis 7 jours ou moins
- Vaccination complète (C) : personne avec antécédent ayant reçu une dose depuis plus de 7 jours
Dans tous les cas, la catégorie « vaccination complète (C) » est séparée en deux sous-groupes, euxmêmes étant chacun séparés en trois sous-groupes :
- personnes n’ayant pas effectué d’injection de rappel :
- personnes ayant obtenu le statut vaccinal complet depuis moins de 3 mois ;
- personnes ayant obtenu le statut vaccinal complet depuis plus de 3 mois et moins de 6 mois ;
- personnes ayant obtenu le statut vaccinal complet depuis plus de 6 mois ;
- personnes ayant effectué une injection de rappel (la séparation en sous-groupe pour ces dernières n’étant utilisée que pour le modèle économétrique, pas dans les statistiques descriptives) :
- personnes ayant obtenu le statut vaccinal complet depuis moins de 3 mois ;
- personnes ayant obtenu le statut vaccinal complet depuis plus de 3 mois et moins de 6 mois ;
- personnes ayant obtenu le statut vaccinal complet depuis plus de 6 mois.
L’identification du statut vaccinal est faite à partir des informations sur les injections dans la base VACSI. Une note méthodologique, associée à la publication de la Drees du 29 octobre 2021, détaille les traitements appliqués, et notamment comment sont prises en compte les observations des patients ne pouvant être retrouvés dans les bases VAC-SI.
Les résultats des modèles concernant la catégorie des personnes avec rappel ne sont présentés que pour la sous-catégorie des personnes avec rappel et schéma complet depuis plus de 6 mois. En effet, jusqu’à récemment les personnes disposant d’un rappel dans les 5 mois suivant le schéma complet représentaient une faible part dans la population et avaient un caractère très spécifique.
Les taux de couverture vaccinale utilisés ici ont été estimés par la DREES en mobilisant, pour les numérateurs, la source VAC-SI. Pour approcher le lieu de résidence lorsque celui-ci n’est pas connu dans les bases, c’est le lieu de vaccination qui est pris en compte.
Les populations résidentes au 1er janvier 2021 estimées par l’Insee (https://www.insee.fr/fr/statistiques/1893198) ont été utilisées comme dénominateur des taux de couverture vaccinale. Les effectifs de personnes non vaccinéessont établis par différence entre la population résidente et les effectifs de personnes vaccinées. L’âge des patients est désormais considéré au 1er janvier 2021 (cf. annexe Définitions et méthodes de la publication de la Drees du 14 janvier 2022).
Les dénombrements de tests, d’entrées, de décès et de population selon le statut vaccinal concernent les populations résidant en France.
 Télécharger le rapport complet 39 pages.
Télécharger le rapport complet 39 pages.
2022-02-11_Appariements_sivic-sidep-vacsi_Drees_v6.pdf